
「溶連菌感染症」という病名を知っている人は多いですね。
ところが、正しい病気の知識を知らない人も多いのです。
正しい治療法を知って、後遺症を防ぎましょう。
- 溶連菌感染症って、どんな症状があるの?
- 皮膚の変化
- 劇症型溶血性連鎖球菌感染症には注意が必要
- 溶連菌感染症の治療は服薬が重要!
- 溶連菌感染症が治ったらいつから登校できるの?
- 溶連菌感染症の合併症にはどんなものがあるの?
- 溶連菌感染症の原因はなに?
- 溶連菌感染症の予防法は?
- 潜伏期間はどのくらい?
- 溶連菌感染症の再発と再感染
- まとめ
溶連菌感染症って、どんな症状があるの?
- 発熱(38~39度台の熱)*熱が出ないこともある
- 喉の痛み(真っ赤)
- 発疹(皮膚の小さな薄赤い発疹、イチゴ舌)⇒猩紅熱

出典:溶連菌感染症 | 流行する病気 | にのみや小児科・ひふ科
【症状が出る時期】
- 発熱・のどの痛み:感染から2~5日目に発症
- 発疹:発症から1~2日目
- イチゴ舌:発症から2~4日目
- 手足の指先の落屑(らくせつ:皮膚がむけ落ちること):発症から5~6日目
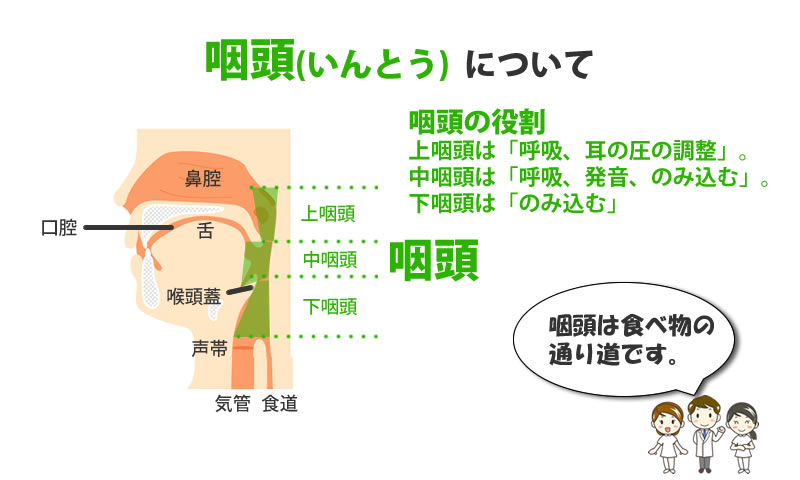
【上気道炎:咽頭炎・扁桃炎】
溶連菌感染症でもっとも多い症状は「咽頭炎」や「扁桃炎」などの「上気道の炎症」です。発熱と喉の痛みが大きな特徴です。
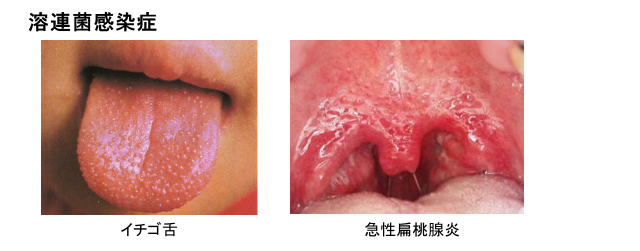
出典:成人の溶連菌による咽頭炎 - 札幌市手稲区の内科・消化器内科の診療科目|くにちか内科クリニック
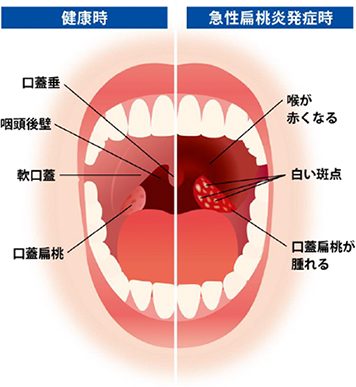
上の右の写真は、赤く炎症を起こしているノドチンコ(口蓋垂:こうがいすい)とその周囲(軟口蓋:なんこうがい)も炎症を起こしています。
咽頭は、喉の突き当りの暗い壁の部分ですが、子どもの口が小さいのでよく見えません。
扁桃は、奥の両側のかたまりです。赤く腫れて白い苔のようなものがついています。これが扁桃炎です。
左の写真はイチゴ舌です。舌の表面がツブツブになっています。必ずしも真っ赤ではありませんね。
出典:急性扁桃炎の原因と症状 梅華会耳鼻咽喉科グループ ,西宮,尼崎,芦屋 急性扁桃炎専門サイト | 性扁桃炎とは 梅華会耳鼻咽喉科グループ ,西宮,尼崎,芦屋 急性扁桃炎専門サイト
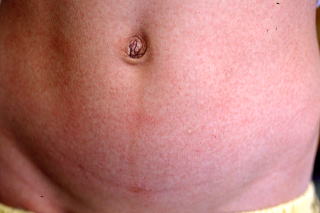
【発疹】
出典:溶連菌感染症
からだに小さな発疹がたくさん出た場合は「猩紅熱」です。また、発疹が出ない場合もあります。
【伝染性膿痂疹(とびひ)】
アトピー性皮膚炎や湿疹、傷のある皮膚などに感染すると「伝染性膿痂疹」(でんせんせいのうかしん:とびひ)になります。
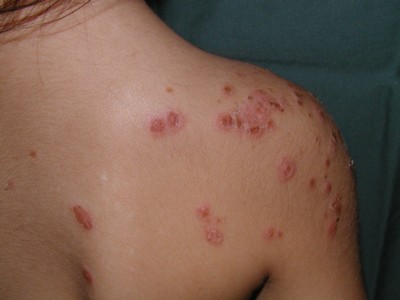
この場合の発疹は猩紅熱の細かい発疹とはまったく違っており、赤く熱をもってぷくっと腫れた発疹のかゆみが強く、汁がでたりかさぶたができます。
治ると、発疹の出ていたところの皮膚がカサカサとむけてはがれてきます。(落屑:らくせつ)
とびひは、ほとんどが「黄色ブドウ球菌」によるものですが、溶連菌が原因になる場合もまれにあります。
【その他の症状】
- 咳や鼻水だけの軽い風邪症状(年齢の小さい乳幼児の場合)
- 腹痛
- おう吐
- 吐き気
- 皮膚の落屑(指先など)
喉で繁殖した細菌が増えてさらに奥の方に広がってゆくと
- 中耳炎
- 副鼻腔炎
などを起こすこともたまにあります。
ごくまれな症状としては、
- 蜂窩織炎(ほうかしきえん:皮膚の深いところの炎症)*皮膚の浅い所は丹毒
- リンパ節炎
- 肛門周囲炎
- 膣炎
- 肺炎
- 髄膜炎
- 骨髄炎
などがあります。しかし、滅多に起こるものではないので、普通に抗菌剤を服用していれば大丈夫です!
皮膚の変化
溶連菌感染症の特徴的な症状のひとつが「発疹」ですが、発疹にもいくつかの種類があって、発疹以外の皮膚の変化もあります。
熱やのどの痛みがなくて、発疹だけが出る場合もあります。
- 小さな赤い発疹
- ニキビのような盛り上がった発疹(丘疹:きゅうしん)
- 肌荒れのようなザラザラ・ゴワゴワした感じになる
- 赤くなる(紅斑:こうはん)
- 皮がむけてツルツルになる
- 皮が白くむける(落屑)
発疹は、熱やのどの痛みが出たあとに現れます。
抗菌剤で溶連菌がいなくなると徐々に発疹は消えはじめ、早ければ3~4日、長くても10日くらいでなくなるでしょう。
皮が白くむけるのは治った証拠で痕も残りません。
肌のカサカサなどは、発疹よりも長く続きますが1~2週間ほどで元に戻ります。
熱が下がり抗菌剤を飲み終わってからも発疹が消えないときには、もう一度小児科を受診しましょう。
熱が下がったあとに発疹が遅れて出た場合は、突発性発疹が考えられます。
【顔の症状】
- カサカサした肌荒れのような感じになる
- ニキビに似た盛り上がった発疹ができる
- 赤くなる(頬、鼻、おでこ、目のまわりなど)(紅斑)
風疹やりんご病でも顔に紅斑が出ますが、溶連菌感染症のように皮膚がザラつく感じにはなりません。
【手のひらの症状】
- カサカサ・ゴワゴワした肌荒れのような感じ
- シワに沿って白く皮がむける(落屑)*手の甲には出ない
【指の症状】
- 指先の皮がむけてツルツルになったような感じ
- 赤くなる
- 指の間が赤くなる(紅斑)
- 皮が白くむける(落屑)
【腕の症状】
- ニキビのような盛り上がった発疹(丘疹)
- 小さな赤い発疹
【足の症状】
- 小さな赤い発疹(足の甲に出やすく脚全体に広がることもある)
- 指の間が赤くなる(紅斑)
- ニキビに似たような盛り上がった発疹(丘疹)
【からだの症状】
- 小さな赤い発疹
- からだ全体が赤みを帯びてカサカサしてくる
- ニキビのような盛り上がった発疹(丘疹)
参考:溶連菌感染症の口と舌の症状|写真で見る「子どもの病気」 - 町医者の家庭の医学
劇症型溶血性連鎖球菌感染症には注意が必要
「溶連菌感染症」と似たような名前の病気に、1987年にアメリカで初めて報告された「劇症型溶血性連鎖球菌感染症」があります。
これは、またの名を「人食いバクテリア感染症」とも呼ばれています。ちょっと怖い名前ですね。
日本では1992年に初めて報告されています。
同じ「A群溶血性連鎖球菌」が原因で突然発症し、急速に多臓器不全に進行し敗血症性ショック(循環不全)を起こす病気です。
高熱と局所の腫れと痛みが強く、全身状態が悪くなり、手足の指先から壊死(えし:腐ること)が急速に進行するもので、2012~2014年に届け出た712症例の死亡率は29%になっています。
手足だけでなく全身の筋肉や筋膜も壊死させてしまいます。
治療が遅れると、やがて敗血症(はいけつしょう)やDIC(播種性血管内凝固症候群:ばんしゅせいけっかんないぎょうこしょうこうぐん)、多臓器不全(たぞうきふぜん)を同時に起こして死に至ります。
- 【DIC】血液が固まる力が強くなり全身の血管内に小さな血のかたまり(血栓:けっせん)ができ、血管が詰まって血液が流れなくなり色々な内臓が機能不全を起こす(多臓器不全)。同時に、この血のかたまりを溶かそうとする働きも強くなるため、全身で出血が止まりにくくなる致命的な状態。
- 【敗血症】全身の血液内に細菌が増殖して毒素を出し多臓器不全を起こしている状態。
- 【多臓器不全】生きるために不可欠な臓器(心臓、肺、肝臓、腎臓、消化器系)などが2つ以上同時、あるいは立て続けに機能不全になった致命的な状態。
劇症化する詳しいメカニズムはまだよくわかっていませんが、免疫力が低下している高齢者や手術後の患者などで特に注意が必要であり、30歳以上の大人に多いという特徴があります。
<参考>
NIID 国立感染症研究所「劇症型溶血性レンサ球菌感染症とは」
「人食いバクテリア」今年の患者442人に 過去最多 「手術後や高齢者は特に注意必要」(2/2ページ) - 産経ニュース
▶菌血症と敗血症の違い
「菌血症」は感染症の1種で、本来無菌である血液中に細菌が侵入した状態のことをいいます。
まだ感染による炎症が全身に及んでいない状態が菌血症で、これが「全身性炎症反応症候群」(SIRS:Systemic Inflammatory Response Syndrome)に進行したら「敗血症」と呼んでいました。
2016年に敗血症の定義が変更されました。
新しい定義では、菌血症で臓器障害(不全)がある場合のみを敗血症と呼びます。
敗血症は、感染に対する生体反応の調節がうまくいかなくなった状態で、命にかかわる臓器障害を起こしている状態のことをいいます。

参考:菌血症・敗血症 | 今日の臨床サポート - 診断・処方・エビデンス -
溶連菌感染症の治療は服薬が重要!
【もっとも重要な治療は抗菌剤を全部飲みきること】
病気の診断は、検査用の迅速キットが普及しているので5~10分ほどで結果がわかります。
溶連菌には、抗菌剤がよく効くので助かります。
第一選択はペニシリン系の薬で、一般的には10日間、医師によっては14日間の服用となります。症状が2~3日でおさまるのですが、そこで油断して服薬を中断しないよう注意が必要です。
第二選択はセフェム系の薬ですが、この薬の場合は服薬期間が5日間と短くて済みます。それでじゅうぶんに効果があるので長期間の服用は必要ありません。
上気道炎の場合は、普通は抗菌剤を飲み始めてから2日以内に症状がおさまってきます。薬を飲み始めて24時間経つと、他人にうつることはなくなります。

【生活の注意点】
- 抗菌剤を飲み始めて24時間は家族にうつらないよう注意する(マスク・うがい・手洗い)
- 食事は飲み込みやすくて喉に刺激の少ない消化のよい物を工夫する
- じゅうぶんに水分を補給する(炭酸飲料や刺激の強い飲み物は避ける)
- お風呂は熱が下がればOK
- 解熱剤は、熱の数字を気にして頻回に使う必要はない(元気なら使わない)
- 解熱剤は鎮痛剤でもあるので、水も飲めないほど強い喉の痛みがあるときには痛み止めとして1日3回定期的に服用する場合もある
とはいっても、家の中で隔離することは難しいうえに、親が子どもの世話をしないわけにはいきませんね。
子どもから大人にうつることもあるので注意は必要ですが、マスクの着用と手洗い・うがいをしっかりしていれば大丈夫です。特に、調理と食事の前には手を念入りに洗いましょう。
きょうだい同士でうつる可能性もあるので、わかった時点でマスクを使いましょう。
溶連菌が手についていると食べ物と一緒に口に入って感染するので、飲食の前の手洗いを親子共に忘れずに。
溶連菌感染症が治ったらいつから登校できるの?
抗菌剤を飲み始めて24時間経つと、感染はしなくなると言われています。
もし、早朝から薬を飲み始めていて翌朝熱がなかったら登校してもよいと考えることができます。
解熱したと判断できるのは「熱が下がってから24時間以上再び熱が上がらない状態が続いた」ときです。
そのため、薬を飲み始めた翌日に熱が下がっていたら、その次の日から登校してもよいというのが一般的でしょう。
〔発症⇒受診・抗菌剤服用開始⇒解熱⇒翌日から登校可〕
しかし、これは医師によって判断が異なるので、主治医の指示に従ってください。
- 文部科学省の解説:適切な抗菌治療開始後24時間以降(翌日以降)
- 厚生労働省ガイドライン:抗菌薬内服後24~48時間経過(最短で早朝に抗菌剤を飲み始めたら翌日、それ以外は2~3日後から登校・登園可)
上記のサイトの【別添2】関係法令:学校において予防すべき感染症の解説4
保育所における感染症対策ガイドライン(2012年改訂版)【分割版】 |厚生労働省
「学校、幼稚園、保育所において予防すべき感染症の解説」(日本小児科学会)P16
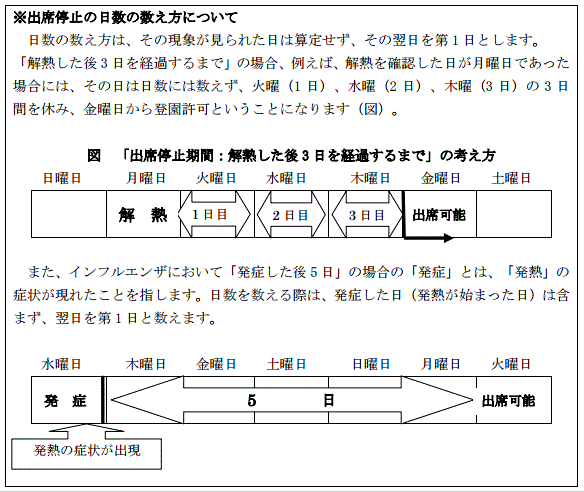
出典:「保育所における感染症対策ガイドライン」2012年改訂版PDF1
溶連菌感染症の合併症にはどんなものがあるの?
注意が必要な合併症は次の2つです。
- 急性糸球体腎炎
- リウマチ熱
しかし、これらの病気は抗菌剤を適切に服用することでほぼ予防されています。
急性糸球体腎炎の実際の発症率は、抗菌剤で治療をしなかった場合でも1~3%(100人に1~3人)と非常に低く、治療が適切に行われている現在の発症率は0.01%以下で1万人に1人以下になっています。
リウマチ熱は、日本国内では年間数例しか発症していません。
【急性糸球体腎炎】
結論からいうと発症率は低く、ほとんど後遺症もなくきちんと治せる病気です。
実際の発症例が非常に少ないことから、約8%の医師は治癒後の尿検査を行っていないそうです。
年間で10万人当たり2~3人のが発症するといわれています。
発症が少ないとはいってもゼロではないことと、尿検査は不要という統一見解が得られないため、大半の小児科医師が1回だけ尿検査を行っているのが現状です。
原因と発症時期
90%がA群β溶血性連鎖球菌によるもので、小児から若年者に多く、特に4~10歳で起きやすいといわれています。
急性上気道炎から10~14日後、伝染性膿痂疹の場合は20~30日後に発症します。
溶連菌の毒素と細菌そのものの成分に、それらに対する免疫抗体がくっついてできた「免疫複合体」というものが腎臓の糸球体に沈着(ちんちゃく:溜まる)します。
そこで糸球体に炎症が起こり糸球体の毛細血管が障害されて、糸球体腎炎になります。

出典:学童期にみられる腎臓病|子どもと腎臓|腎臓にまつわる病気|腎らいぶらり
症状と診断
- 血尿(目で見て赤いとわかる)100%
- 蛋白尿(尿検査)80% *尿検査でわかる
- むくみ(顔、まぶた、足)
- 高血圧(ぼーっとする)
- 尿量減少
上記の症状と合わせて、次のような血液検査と溶連菌の存在を確認することによって診断します。
- 腎機能検査(クレアチニン、尿素窒素)
- 溶連菌の抗体検査(ASO、ASK)⇒上昇
- 補体価検査(C3、C4、CH50)の検査⇒低下
- 咽頭や皮膚に症状が残っていれば咽頭の迅速検査や皮膚の培養で溶連菌を確認する
尿検査の前後に、血尿とむくみに気づいたら、すぐに小児科を受診しましょう。
治療
- 安静
- 塩分制限(1日3g:医師の指示)
- 水分の制限(医師の指示)
- 利尿剤
- 降圧剤
必要があれば入院での治療を行います。一般の小児科ではなく、腎臓病の専門医での治療になります。
きわめてまれに、ステロイド剤を使ったり透析を行う場合がありますが、後遺症はほとんどありません。予後は良好です。
2ヵ月以上血尿と蛋白尿が続く場合は「慢性糸球体腎炎」の可能性が高くなります。
これは、別名「慢性腎炎」とも呼ばれて、1つの病気ではなく「IgA腎症」「紫斑病性腎炎」「膜性増殖性糸球体腎炎」などの病気の総称です。
尿検査を行う時期
溶連菌に感染してから10~21日目で尿検査を行うのがもっとも多くなっています。
平均すると16.1日目ですが、溶連菌の感染から10~14日目で発症することから2週間が一般的になっています。
- 感染成立日
- 診断日
- 抗菌剤投与開始日
尿検査を実施するための起点日が同じではないので、医師によってバラつきがあります。
<参考>
<参考>日本小児腎臓病学会誌「A群β溶血性連鎖球菌感染症後の検尿についてのアンケート調査結果」
【リウマチ熱】
日本では非常にまれな病気で、年間4~10症例となっています。溶連菌感染症による上気道炎を治療しなかった場合は約3%に発症するといわれています。
おもに25歳未満で発症し、約80%が5~14歳に好発しますが、3歳以下はまれです。
*15歳までと書かれている資料もあります
リウマチ熱は溶連菌感染症以外の原因でも発症しますが、約半数が溶連菌感染症による上気道炎にかかった2~3週間後に発症しています。
同じ溶連菌感染症でも、伝染性膿痂疹など上気道以外の場所の感染症では発症しません。このメカニズムは、不明です。
また、リウマチ熱は他人にはうつりません。
原因
原因は溶連菌そのものではなく、溶連菌感染症で起きた「炎症反応」が原因となっている「全身性炎症性疾患」です。
症状
<主な症状>
- 心臓:約50%に起こる「心臓の炎症」(安静時や睡眠時の動悸、胸痛、だるさ、息切れ)
- 関節:痛みが2~3日でおさまり別の関節が痛む「移動性多発性関節炎」(いどうせいたはつせいかんせつえん)(足、膝、肘、肩など)
- 皮膚:平らでフチが赤く盛り上がった皮疹「輪状紅斑」(りんじょうこうはん)すぐに消えることが多く痛みはない
- 皮下:関節炎や心臓の炎症とともに起きて痛みはなく可動性(押すと動く)で粒状の固いしこりが関節のまわりにできる「皮下結節」
- 神経系:他の症状が消えてから遅れて(10~30%)自分の意思とは関係なく勝手に手足が動いてしまう「シデナム舞踏病」(ぶとうびょう)が、手、足、顔に起こり半年ほど持続する(寝ているときはおさまっている)。小刻みで不規則なケイレンのような動きから始まり4~8ヵ月続く。
<その他の症状>
- 38.5℃以上の発熱
- 関節の痛み
- 疲れやすい、だるい
- 食欲不振
- 顔色が悪い
- 腹痛
- 鼻血
- 筋力低下
- 突然泣いたり笑ったりする
検査・診断
症状(診察)と検査(溶連菌の迅速検査または培養検査、血液検査、心電図検査)を組み合わせて診断します。
- 「溶連菌の存在が証明されていること」
- 「主症状が2つ以上」または「主症状1つ+副症状2つ以上」
この2つが揃っている場合にリウマチ熱の可能性が高いと判断します。
また、初めてのときではなく再発の場合の判断は、次のようになります。
- 「溶連菌の存在が確認されていること」
- 「主症状2つ以上」または「主症状1つ+副症状2つ以上」または「副症状3つ以上」
- 主症状:移動性多発性関節炎、心臓の炎症、シデナム舞踏病、輪状紅斑、皮下結節
- 副症状:多発関節痛、38.5℃以上の発熱、赤沈値60mm/h以上またはCRP3.0mg/dl以上、心電図PR時間の延長
治療
- 抗菌剤
- 消炎剤(アスピリンやステロイドなど)
- 安静
一度かかってしまったら、その後の溶連菌感染症を厳重に予防しなければなりません。
再発を防ぐことがとても重要です。
そのためには、抗菌剤の注射(3~4回/毎週)または服用を長期間続けます。
- 心臓に炎症がなかった場合:5年間または21歳まで
- 心臓に炎症があった場合:10年間
- 神経系の症状があった場合:一生
心臓の弁に炎症があった場合には服薬期間が終わった後でも、歯科での抜歯や手術などを受ける際には、必ず事前に抗菌剤を使う必要があります。
<参考>
急性リウマチ熱 | 今日の臨床サポート - 診断・処方・エビデンス -
溶連菌が原因で生じる、リウマチ熱ってどんな病気? | いしゃまち
リウマチ熱 - 23. 小児の健康上の問題 - MSDマニュアル家庭版
リウマチ熱 - 19. 小児科 - MSDマニュアル プロフェッショナル版
溶連菌感染症の原因はなに?
「溶血性連鎖球菌」(ようけつせいれんさきゅうきん)という細菌が体内に入って感染が成立し発症します。
大きく分けて、α溶血とβ溶血の2種類があります。
α溶血は不完全溶血、β溶血はヒトに感染するもので、他にɤ溶血という非溶血もあります。
人にうつるβ溶血には、「I」「J」を除く「A~W」までの21種類のタイプがあります。
このうち、人が発症する溶連菌感染症の90%以上を占めるのが「A群」です。
そのため「溶連菌感染症」といっても「A群溶血性連鎖球菌」による感染症を意味する場合がほとんどです。
β溶血なので「A群β溶血性連鎖球菌」とも呼ばれます。
細菌の種類(菌種名)という大きなくくりで言うと、「化膿連鎖球菌」(Streptococcus pyogenes)という名前になります。
溶連菌は、これらの呼び方と同じ意味に使われています。
- A群溶血性連鎖球菌
- A群β溶血性連鎖球菌
- 化膿連鎖球菌
「A群溶血性連鎖球菌」のほとんどは、細胞の表面にタンパク抗原として「M蛋白」と「T蛋白」を持っており、この2つの抗原性によって沢山の型に分類されます。
「M蛋白」には100以上、「T蛋白」には約50の型があることがわかっています。
溶連菌感染症の予防法は?
今のところ、まだワクチンは開発されていません。
一般的な飛沫感染(ひまつかんせん:咳やくしゃみでうつる)・接触感染(せっしょくかんせん:咳やくしゃみで飛んだ細菌が手についてうつる)の予防として、マスクの着用、うがい、手洗いの励行しか予防法はありません。
扁桃肥大などで溶連菌が頑固に住みついて再発を繰り返す場合には、扁桃摘出で発症しにくくなることもあります。
出典:出来ていますか?せいけつ手洗い|サラヤ株式会社 家庭用製品情報
潜伏期間はどのくらい?
上気道炎の場合は、2~5日くらいです。
溶連菌が皮膚に感染して発症する「とびひ」(伝染性膿痂疹)の場合は、7~10日間といわれています。
いずれも、潜伏期間中の感染力については不明です。
溶連菌感染症の再発と再感染
溶連菌感染症は、1度かかったら2度と発症しないということはありません。何度でもかかる病気です。
治ったあと10~20%の子どもは、1年以内に再発します。
このように発症を繰り返す理由は2つあります。
1つは、溶連菌が全滅せずに体内に残っていて、再び増えて症状を起こす場合です。
治ってから1ヵ月以内にくり返しかかってしまった場合の90%は、完全に除菌されていなかった「再発」です。
- もともと健康な人の中には5~10%ほどの保菌者がいる
- 感染しても発症しないで保菌者になる人が数%いる
- 一度発症して治療をしても、完全に除菌されないまま症状がなくなり無症状の保菌者になる割合が10~20%ある
もうひとつは、体内に残った溶連菌の再発ではなく「再感染」です。
溶連菌には沢山の種類があるので、違うタイプの溶連菌にそれぞれ感染するとそのつど発症します。
また、何度も同じ溶連菌に再感染して発症するケースもあります。
これは、早期に診断されて治療を開始し、からだの中にじゅうぶんな免疫ができないうちに治ってしまうため、同じタイプの溶連菌に対する抵抗力ができていないことによります。
参考:溶連菌感染症のギモン | 北見市小児科の秋山こどもクリニック
まとめ
- 溶連菌が喉の周囲に感染して起こる上気道炎(発熱・喉の痛みと発赤・発疹)
- 治療は抗菌剤の服用が主となり完全に除菌されるまできちんと内服することが重要(薬の種類によって、5~10日間、または14日間)
- 約2週間後に尿検査を受ける(ほぼ心配ないが念のために)
- 上気道炎の潜伏期間は2~5日間で飛沫感染が主となる
- 予防はマスク・うがい・手洗いが基本
- 抗菌剤を飲み始めて熱が下がれば翌日から登園・登校してよい
- 何度もかかる場合がある
溶連菌感染症は、子どもだけでなく大人もかかる病気です。きちんと病院で診断と治療を受けてくださいね。
<参考>
溶連菌感染症のギモン | 北見市小児科の秋山こどもクリニック
りょうこのつぶやきでした。
では、ごきげんよう。